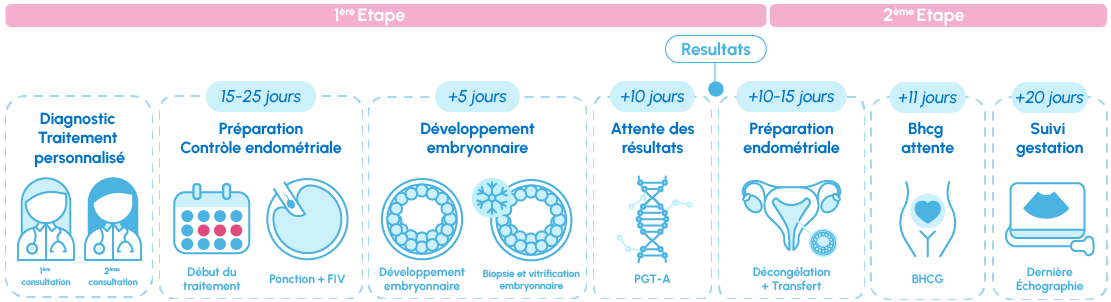
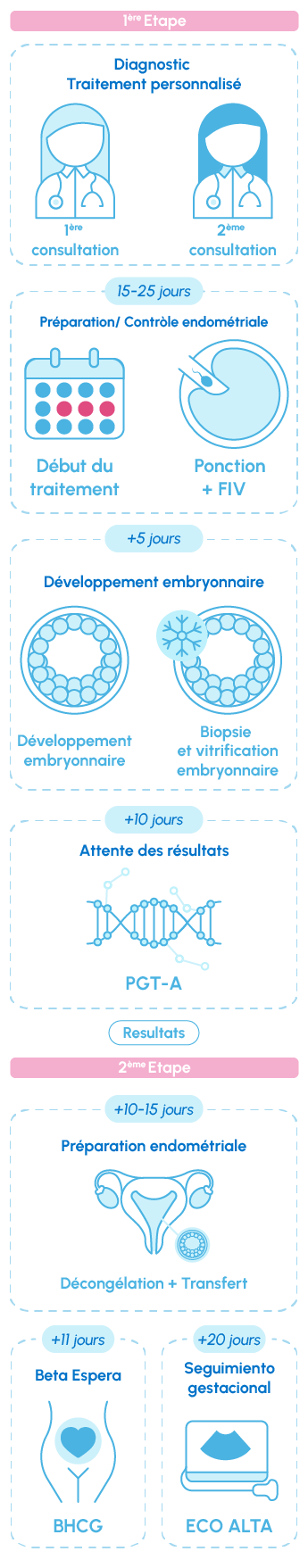
Chaque type de PGT est spécifique mais tous ont en commun la nécessité de passer par un cycle de fécondation in vitro pour pouvoir analyser la génétique des embryons obtenus. Les ovocytes sont obtenus (ponction folliculaire) 13 à 15 jours après la stimulation ovarienne. Après avoir été fécondés par le sperme du donneur, ou celui du partenaire, le cas échéant, les embryons sont cultivés jusqu’à atteindre la phase de blastocyste, soit au 5e ou 6e jour après la ponction. C’est à ce moment-là qu’est pratiquée la biopsie embryonnaire et que les embryons sont congelés en attendant les résultats génétiques, obtenus généralement au bout de 10 à 15 jours. C’est au cours d’un autre cycle, et après préparation de l’endomètre, que les embryons présentant un profil chromosomique normal seront transférés.