Manipuler un ovule et un spermatozoïde pour procéder à une fécondation afin de répondre à certaines difficultés à concevoir, sans pour autant traiter la cause de l’infertilité : telles sont les missions de la PMA (procréation médicalement assistée). Stimulation ovarienne, insémination artificielle, FIV (fécondation in vitro), ICSI (injection intracytoplasmique), don de sperme ou don d’ovocytes, préservation de la fertilité, diagnostic préimplantatoire, vitrification des ovocytes… pour des raisons sociétales ou médicales, de plus en plus de candidats à la parentalité (couples hétérosexuels ou homosexuels, futures mamans célibataires) se lancent dans des démarches relevant de l’assistance médicale à la procréation. Quelles méthodes sont à la disposition des futurs parents ou de la future maman ? Quels risques et bénéfices peut-on en attendre ? Quelles chances de succès est-on en droit d’espérer ? Voici un état des lieux de la procréation médicalement assistée, afin de vous aider à comparer les avantages et les inconvénients des « traitements planifiés », et à évaluer leurs probabilités de réussite.
Des causes d’infertilité variées, en hausse constante
Liée à un problème d’azoospermie (absence totale de spermatozoïdes dans le sperme) ou à une altération de la qualité du sperme chez l’homme (du fait du nombre ou de la mobilité des spermatozoïdes), consécutive à un trouble de l’ovulation ou à une malformation des trompes chez la femme… l’infertilité trouve de multiples origines. Les difficultés à tomber enceinte s’expliquent aussi par le recul de l’âge de la maternité. En effet, une grossesse à 40 ans est plus compliquée à obtenir, car avec l’âge, la réserve ovarienne perd de son dynamisme et les ovocytes restants sont de qualité moindre, ce qui entraîne une augmentation des risques d’infertilité. Pour toutes ces raisons et d’autres encore, de nombreux patients ont recours aux techniques de PMA, à choisir selon la situation.
L’insémination artificielle
En fonction de l’origine du sperme, il existe 2 types d’insémination artificielle : l’insémination artificielle avec sperme du conjoint (IAC) et l’insémination artificielle avec sperme d’un donneur (IAD). La technique consiste à laisser la fécondation se faire naturellement à l’intérieur du corps de la future maman. Après injection directe du sperme au fond de la cavité utérine à l’aide d’un cathéter, les spermatozoïdes mobiles remontent vers les trompes à la rencontre des ovocytes expulsés par les follicules ovariens. Pour une synchronisation optimale, la patiente suit en général un traitement hormonal préalable, ou stimulation ovarienne, permettant d’obtenir d’un à 3 follicules fécondables. Ce traitement nécessite une surveillance par échographies et prises de sang, pour mesurer les dosages hormonaux et éviter les risques de grossesse multiple. Indiquée en cas d’impossibilité d’éjaculation, d’asthénospermie (problème de mobilité des spermatozoïdes), de traitement anticancéreux ou encore avant une vasectomie, l’insémination artificielle n’est pas préconisée si la concentration en spermatozoïdes est faible (oligospermie) ou si la femme est victime de « trompes bouchées » (obstruction tubaire bilatérale). C’est dans ces cas que la FIV peut être proposée.
La fécondation in vitro, la FIV-ICSI et la FIV PLUS (FIV + PGS)
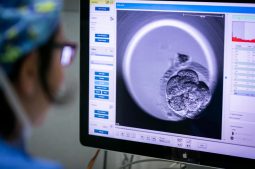
La FIV (fécondation in vitro) consiste à provoquer la rencontre d’un ovule et d’un spermatozoïde en laboratoire. Cette technique peut être réalisée avec des gamètes provenant d’un don de sperme ou d’un don d’ovocytes, ou avec celles des conjoints. Le protocole débute par la stimulation des follicules, puis se poursuit avec leur prélèvement lorsqu’ils sont matures. En pratique, un traitement hormonal par administration de FSH exogène aboutit à la ponction transvaginale échoguidée des ovocytes, sous anesthésie locale ou générale. Trois à cinq jours après la fécondation, intervenue hors du corps de la femme, on procède au transfert de l’embryon. Indiquée dans les situations de stérilité inexpliquée, d’endométriose, de stérilité d’origine immunologique, la FIV peut également être appliquée en réponse à certains cas d’infécondité d’origine masculine. Selon les circonstances, et notamment pour les grossesses après 40 ans, une FIV-ICSI sera préconisée.
La fécondation in vitro avec ICSI (de l’anglais intracytoplasmic sperm injection) vise à injecter un spermatozoïde directement dans l’ovocyte. Quelques spermatozoïdes mobiles suffisant à mener à bien cette opération, cette technique répond avec efficacité aux problèmes de stérilité masculine. Cette étape mise à part, le déroulement du protocole reste identique à celui de la FIV classique. Les chances de succès sont d’environ 50 %, contre 30 % pour la FIV et 15 % pour l’insémination artificielle.
La FIV PLUS (FIV + PGS) est la combinaison entre la FIV et le PGS (screening génétique préimplantatoire). Grâce à l’étude chromosomique, la FIV PLUS augmente le pourcentage de réussite pour chaque transfert, tout en élevant aussi la probabilité d’avoir un bébé sain. Parmi ses atouts, on peut citer un taux de réussite allant jusqu’à 70 %, après la sélection des meilleurs embryons par PGD (diagnostic génétique préimplantatoire).
Le don de gamètes et le cas particulier de la préservation de la fertilité
L’utilisation de sperme provenant d’un donneur anonyme permet de résoudre de nombreux cas de stérilité, comme ceux causés par des anomalies du sperme, dont l’azoospermie (l’absence complète de spermatozoïdes), par une affection génétique héréditaire ou une maladie infectieuse du futur papa, voire par un problème de compatibilité rhésus dans le couple. Cette technique est un passage obligé pour les femmes célibataires et les couples lesbiens.
Le don d’ovocytes, indiqué dans les cas d’insuffisance ovarienne, de syndrome des ovaires résistants ou encore d’anomalies autosomiques récessives, peut également résoudre les problèmes de fertilité en situation de ménopause, et notamment de ménopause précoce. Le taux de grossesse a atteint 55 % pour l’année 2016.
Les techniques de préservation de la fertilité permettent quant à elles de reporter la maternité ou de mettre à l’abri ses ovocytes avant un traitement du cancer par exemple. La méthode la plus commune consiste à cryopréserver les ovocytes obtenus après stimulation ovarienne, afin qu’ils puissent être utilisés plus tard, quand la patiente le choisira. Les femmes atteintes d’un cancer ou d’une autre maladie nécessitant un traitement par chimiothérapie ou radiothérapie peuvent aussi avoir recours à la congélation du tissu ovarien, la transposition des ovaires, la protection médicale des gonades ou la maturation in vitro des ovocytes. Ces traitements de préservation de la fertilité ne garantissent pas infailliblement une grossesse, mais permettent à minima d’en envisager une.




6 commentaires
Quels sont les avantages et les inconvénients de la procréation médicalement assistée en GÉNÉRAL?
merci beaucoup sa ma aider pour mon projet en svt
merci beaucoup mais pouvez vous precicer plus les avantages d’une fecondation medicalement assisté
La PMA est conseillée pour les femmes ou couples qui ne peuvent pas avoir un enfant naturellement. Par ailleurs, la préserve de la fertilité permet de remettre à plus tard la maternité, soit pour des raisons médicales, soit pour la situation personnelle de chaque femme.
Merci beaucoup car cela m’a aidé pour mon devoir mais s’il vous plaît précisez les avantages à part et les inconvénients à part.
Merci de votre commentaire, Valérie. Nous tiendrons compte de votre suggestion pour nos nouveaux articles. Bonne journée!