La durée de vie d’un spermatozoïde oscille entre deux et cinq jours dans le corps de la femme. Au moment de la fécondation, cette cellule haploïde ne contenant qu’un seul exemplaire de chaque chromosome fusionne avec l’ovocyte (également haploïde). Ils forment une cellule diploïde contenant chaque chromosome en double version. Par la suite, cette cellule diploïde se transforme en embryon, puis en fœtus. Avant d’atteindre sa maturité, il faut environ 70 jours à un spermatozoïde pour se développer.
Un spermatozoïde, qu’est-ce que c’est ?
Le spermatozoïde est un gamète mâle fabriqué dans les tubules séminifères situés dans les testicules. Il faut compter environ 70 jours pour que les cellules germinales souches (ou spermatogonies) se multiplient et se transforment en spermatocytes, puis en spermatides et enfin en spermatozoïdes. Ce processus de production des spermatozoïdes ou spermatogénèse commence à la puberté et se poursuit tout au long de la vie de l’homme.
Lorsqu’il se mélange au liquide séminal pour former le sperme, le spermatozoïde mesure 0,003 mm de large et 0,06 mm de long et comprend trois parties :
- la tête contenant un noyau haploïde (composé de 23 chromosomes) et l’acrosome (renfermant les enzymes nécessaires pour traverser l’enveloppe de l’ovocyte lors de la fécondation) ;
- la pièce intermédiaire (recélant de nombreuses mitochondries qui fournissent l’énergie nécessaire au mouvement) ;
- le flagelle (organe locomoteur qui propulse et dirige le spermatozoïde vers l’ovocyte).
La durée de vie du spermatozoïde dans le corps de l’homme est d’environ 30 jours. S’il n’est pas expulsé pendant l’éjaculation, il est stocké dans les testicules avant d’être remplacé.
Quelle est la durée de vie d’un spermatozoïde après l’étape de l’éjaculation ?
Au moment de l’éjaculation, les spermatozoïdes se mêlent au liquide séminal et aux sécrétions de la prostate pour former le sperme (20 % de spermatozoïdes et 80 % de liquide). Le volume d’un éjaculat est d’environ trois à quatre millilitres renfermant environ 100 millions de spermatozoïdes pour un millilitre. Lorsqu’il est propulsé dans l’appareil génital de la femme, la durée de vie du spermatozoïde est 2 jours au maximum. Cependant, certains d’entre eux peuvent survivre jusqu’à 5 jours dans le vagin après un rapport sexuel non-protégé. Durant ce laps de temps, les spermatozoïdes se déplacent à une allure de 3 mm par minute, soit 18 cm par heure. Ils se déplacent en direction de l’ovocyte, qui affiche de son côté une durée de vie de 12 à 24 heures. Malgré le nombre élevé de spermatozoïdes, un seul d’entre eux arrivera à féconder l’ovocyte.
Quelle est la durée de vie d’un spermatozoïde à l’air libre ?
La durée de vie d’un spermatozoïde à l’air libre ne dépasse pas 30 minutes. En effet, le liquide séminal sèche très rapidement dans ces conditions et les spermatozoïdes ne survivent pas.
Si l’éjaculat est directement recueilli dans un récipient stérile, le sperme ne sèche pas et les spermatozoïdes sont capables de survivre plusieurs heures. C’est ce qu’il se produit lorsqu’un échantillon de sperme est recueilli pour un spermogramme, une fécondation in vitro (FIV) ou une insémination artificielle.
Quelle est la durée de vie des spermatozoïdes et de l’ovule ?
Comme nous l’avons mentionné précédemment, un spermatozoïde vit environ 30 jours à l’intérieur du corps de l’homme. S’il est introduit dans le corps de la femme, il peut survivre entre 3 et 5 jours, dans le col de l’utérus et l’utérus. Cela est possible si les conditions sont favorables, par exemple en présence de glaire cervicale fertile.
Cependant, il est important de préciser que, même à l’intérieur du corps de la femme, les spermatozoïdes ne survivent pas plus de 30 minutes s’ils sont en dehors de la période ovulatoire. La raison en est qu’à cette phase, le pH vaginal ne favorise pas leur survie.
En ce qui concerne l’ovocyte, une fois libéré lors de l’ovulation, il survit entre 12 et 24 heures. C’est pourquoi les jours fertiles d’un couple sont principalement déterminés par l’ovulation.
Quel spermatozoïde vit le plus longtemps ?
Il existe des théories qui suggèrent une plus grande longévité de certains spermatozoïdes, en fonction des chromosomes qu’ils portent. Toutefois, il n’existe pas de preuves scientifiques claires pour valider ces affirmations.
Quelle est la durée de vie d’un spermatozoïde dans un préservatif ?
De manière générale, les spermatozoïdes ne survivent qu’une fois qu’ils sont à l’extérieur du testicule s’ils se trouvent dans le vagin. Ils ont besoin d’une température et d’un taux d’humidité spécifiques, c’est pourquoi ils meurent en quelques minutes s’ils sont exposés à l’air ou sur la peau.
Ainsi, lorsque les spermatozoïdes sont à l’intérieur d’un préservatif, ils ne survivent pas plus de quelques minutes.
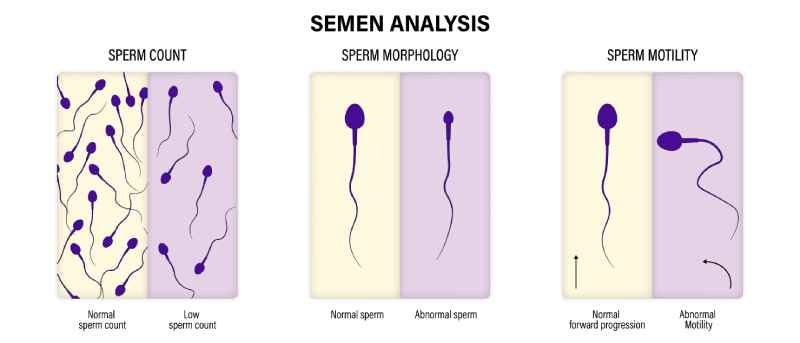
Le spermogramme pour diagnostiquer les troubles de la spermatogénèse
Différents troubles spermatiques peuvent être à l’origine d’anomalies de qualité et de quantité des spermatozoïdes, voire l’absence d’émission du sperme. Pour diagnostiquer ces troubles, le spécialiste a recours au spermogramme. Cet examen de biologie médicale rassemble toutes les données sur le sperme et les spermatozoïdes :
- volume (l’éjaculat doit afficher une quantité de 2 à 6 ml) ;
- pH (le taux normal du sperme est situé entre 7,0 et 7,8) ;
- concentration spermatique (concentration spermatique supérieure à 15 millions par millilitre) ;
- cellules rondes (cellules dans l’éjaculat qui ne sont pas des spermatozoïdes) ;
- mobilité des spermatozoïdes ;
- vitalité des spermatozoïdes ;
- morphologie des spermatozoïdes.
Spermogramme et anomalies de qualité ou de quantité des spermatozoïdes
Pour être jugé satisfaisant, l’éjaculat doit compter plus de 39 millions spermatozoïdes dont un tiers au moins doit être en mouvement de progression et 4 % au minimum avec une forme normale.
Le spermogramme peut révéler les troubles spermatiques suivants :
- une azoospermie (absence de spermatozoïdes dans l’éjaculat) ;
- une oligospermie (les spermatozoïdes sont présents, mais leur nombre est insuffisant) ;
- une asthénospermie ou asthénozoospermie (les spermatozoïdes ont une durée de vie courte et sont peu mobiles).
Pour confirmer le diagnostic, un deuxième spermogramme est pratiqué après un intervalle de 3 mois (soit à peu près le temps d’un cycle de spermatogénèse). Cette précaution permet d’écarter certains facteurs impactant temporairement la production de spermatozoïdes comme :
- une infection ;
- un épisode de fièvre ;
- une forte fatigue ;
- un état de stress ;
- une exposition à de fortes chaleurs ou des substances néfastes.
L’anéjaculation : quand le trouble vient d’une anomalie d’émission du sperme
Quand le trouble vient d’une anomalie d’émission du sperme alors que la durée de vie des spermatozoïdes est normale, on parle d’anéjaculation ou d’éjaculation rétrograde. Ici, l’expulsion de sperme hors des voies sexuelles n’existe pas. Elle est empêchée par des facteurs organiques ou psychologiques.
Selon que l’anéjaculation est définitive ou temporaire et en fonction des résultats du spermogramme, différents traitements de PMA peuvent être proposés. Il s’agit notamment de :
- l’insémination artificielle (IA), préconisée en cas d’éjaculation rétrograde sans incidence sur la qualité des spermatozoïdes ;
- la FIV (fécondation in vitro), préconisée en cas d’anéjaculation accompagnée d’oligoasthénozoospermie ;
- la FIV-ICSI (avec injection d’un seul spermatozoïde à l’intérieur de l’ovocyte), proposée en cas d’anéjaculation accompagnée d’azoospermie.
Vous avez besoin d’aide pour préparer votre première consultation chez IVI ? Vous souhaitez obtenir des informations claires et précises sur notre programme Perfect Match 360° ? Vous désirez recevoir des explications sur notre plan IVI Baby ? N’hésitez pas à nous poser vos questions, nous vous répondrons aussi vite que possible. Contactez-nous par téléphone au 08 00 941 042 (numéro gratuit depuis la France) ou au +34 960 451 185. Si vous voulez prendre un rendez-vous avec le spécialiste IVI de votre choix, vous pouvez également remplir notre formulaire en ligne. Pour faciliter vos démarches, nous vous accueillons en français dans nos cliniques d’Alicante, Barcelone, Bilbao, Gérone, Ibiza, Madrid, Malaga, Majorque, Saint-Sébastien et Valence.




Les commentaires sont fermés.